Cada 1º de diciembre se conmemora el Día Mundial del SIDA y por tal motivo el Servicio de Infectología de la Clínica remarca algunos puntos a tener en cuenta que se han dado desde el descubrimiento de la influencia de este virus hasta la actualidad.
Desde la publicación de casos de personas jóvenes con infecciones pulmonares “raras”, en junio de 1981 hasta el 2024 se han sucedido numerosos hallazgos y descubrimientos respecto al virus de inmunodeficiencia humana (VIH).
En 1983 se descubrió el virus VIH que afecta las defensas de las personas infectadas, y pocos años después se logró desarrollar el primer antiretroviral llamado zidovudina o AZT.
Durante la década del 90 se desarrollaron numerosos antiretrovirales que permitieron una mayor y mejor sobrevida de las personas infectadas con el virus.
En 1994 se descubrió que, mediante el testeo de HIV y tratamiento de las embarazadas, la posibilidad de transmisión al bebe era muy baja (Protocolo ACTG 076).

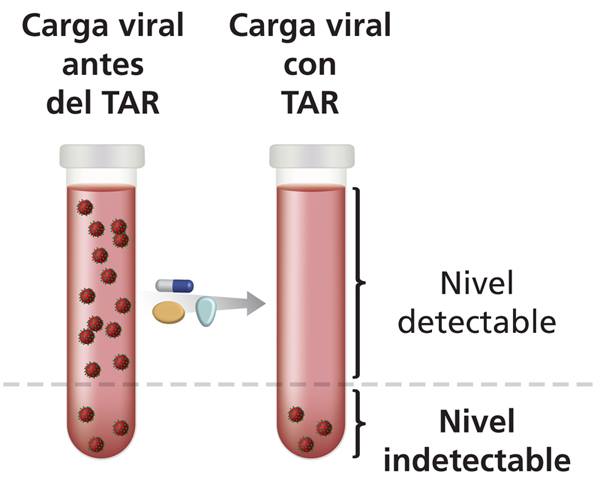
Y en el año 1996 se pudo realizar en los laboratorios la llamada “carga viral” que mide la cantidad de virus en sangre, de una persona que convive con HIV.
Con los tratamientos antirretrovirales (TAR), la carga viral se mantiene indetectable. Estos tratamientos se indican en todo momento de la infección, sin esperar a que las defensas bajen.
Durante los años 2000 se desarrollaron nuevos y mejores antiretrovirales, con menores efectos adversos para el paciente, mayor tolerancia y menor número de pastillas. También se desarrollaron los métodos rápidos de detección.
Desde el año 2016 la Organización Mundial de la Salud propuso el lema llamado 90 – 90 – 90. Esto significa:
- 90% de la población mundial con diagnóstico adecuado
- 90% de la población mundial con diagnóstico de infección por VIH con tratamiento adecuado
- 90% de la población mundial con tratamiento antirretroviral adecuado, con carga viral indetectable
La infección en Argentina:
- Existen más de 140.000 persona que conviven con el VIH
- 56% de los varones infectados ocurrió por relaciones sexuales sin protección con hombres
- 97% de las mujeres infectadas ocurrió por relaciones sexuales sin protección con varones
- El 30% de los diagnósticos ocurren en estadios avanzados, donde las defensas no funcionan adecuadamente
La realidad hoy:
- El HIV solo contagia por medio de relaciones sexuales (vaginales, anales, orales) sin protección; transfusiones de sangre no testeada; contacto con fluidos infectados (para el personal de salud); accidentes punzo – cortantes con sangre.
- El virus de HIV NO SE CONTAGIA por medio del beso, tomar mate, convivir o trabajar con una persona infectada
- El uso del preservativo disminuye la posibilidad de contagio. En una pareja heterosexual la disminución es del 80%, en hombres que tienen sexo con hombres la disminución es 70%.

- ¡Una persona con VIH no está enferma! Convive con el virus, por lo cual deberá tomar la medicación adecuada y hacerse controles periódicos. Esta situación es semejante a las personas con enfermedades crónicas como aumento de la presión arterial (hipertensión arterial) o diabetes.
- Se debe solicitar el estudio de HIV en toda mujer embarazada. Si fuese positivo se debe dar tratamiento para evitar la infección en el recién nacido.
- El test de HIV debe formar parte del estudio de rutina de toda persona que concurre al médico.
- El tratamiento con medicación especifica se debe iniciar cuanto antes, luego de un test positivo
- Una persona que convive con el virus VIH, recibe su tratamiento y tiene carga viral indetectable persistente, no contagia el virus por relaciones sexuales.
- El personal de salud debe respetar las llamadas “precauciones estándar” con todos los pacientes, para evitar el contacto con sangre o fluidos corporales, y los accidentes punzo cortantes con agujas y bisturí.
- En caso de un accidente punzo cortante con fluidos corporales se puede implementar medicación especifica. Esto se llama profilaxis post exposición.
- En los últimos años se evaluó la eficacia de la llamada “profilaxis pre exposición”. Esto consiste en que la persona con VIH negativo reciba una medicación preventiva, para disminuir el riesgo de adquirir una infección por VIH. Esta prevención llamada PrEP debe ser indicada por un médico especialista, y según ciertas condiciones de la persona que la requiera. Las personas que reciben PrEP deben estar bajo controles y supervisión médica. La eficacia del PrEP dependerá de la adherencia de la persona y la continuidad del seguimiento profesional.

Mucho han avanzado los descubrimientos y tratamientos para esta infección crónica del virus de VIH. El diagnostico precoz, el tratamiento combinado con pocas pastillas, la prevención de las infecciones y el control de las mujeres embarazadas permitieron una mejor y mayor sobrevida.
¡Hace el test de VIH o solicitaselo a tu médico de cabecera!
Fuente de información: Dra. Claudia García Rubio, Dr. Mario Cuitiño y Dra. Soledad Martiren